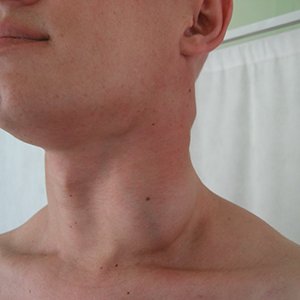
Лимфангиома
Лимфангиома (лимфатическая мальформация) — это опухоль доброкачественного характера, развивающаяся из лимфатических сосудов. Она относится к числу редких патологий, которые встречаются с одинаковой частотой как у мужчин, так и у женщин. Рост лимфангиом у детей происходит гораздо быстрее, чем у взрослых.
Причины
Примечательно, что причины развития лимфангиомы до конца не изучены. Существует мнение, что ее появление обусловлено активным размножением и ростом патологических клеток. Также опухоль может представлять собой порок развития лимфатических сосудов. Это приводит к их расширению и превращению в полости, нарушению лимфооттока.
Лимфангиома у детей формируется на втором месяце внутриутробного развития. К моменту рождения она уже существует и увеличивается в размерах. В 10% случаев новообразование проявляется в течение первого года жизни, а в 90% — сразу после рождения. Виновниками патологического процесса считаются вредные внешние факторы.
Не исключается риск возникновения вторичной лимфангиомы после лучевой терапии, оперативных вмешательств, некоторых онкологических болезней, флегмоны и инфекций.
Классификация
Основа для классификации лимфатической мальформации — характер клинической картины, внешний вид и особенности строения опухолей. С учетом совокупности всех этих факторов лимфангиомы подразделяют на капиллярные, кистозные, кавернозные.
Капиллярные (простые) имеют вид бледно окрашенных мелких и крупных узелков со стекловидной поверхностью. Эпидермис, пораженный опухолью, напоминает апельсиновую кожуру из-за неравномерной зернистости. В структуру капиллярных лимфангиом входят крупные полости, содержащие лимфу. Их тонкие внутренние стенки выстланы слоем эндотелия. При надавливании опухоли легко сжимаются, однако со временем образование соединительных тканей делает их плотными.
Кистозные лимфангиомы у детей и взрослых состоят из одной или нескольких камер (кист). Они заполнены лимфатической жидкостью и не сообщаются между собой. Все кистозные опухоли отличаются особой плотностью. При мелких образованиях кожа не изменена. При крупных — истончается, просвечивают мелкие сосуды.
Структура лимфангиомы кавернозного типа характеризуется наличием сразу нескольких полостей. Каждую из них наполняет лимфатическая жидкость, причем неравномерно: одни переполнены через край, другие остаются практически пустыми. Основание полостей соединительнотканное, губчатое, состоящее из пучков гладких мышечных волокон, мелких лимфатических сосудов и эластичного каркаса. Границы кавернозных лимфангиом четко обозначенные. Если же ткани новообразования отличаются диффузионным ростом, их края размытые. При нажатии опухоль уменьшается в размерах. После прекращения сдавливания она вновь заполняет полость.
В зависимости от размера лимфангиомы бывают макрокистозными (свыше 5 см) и микрокистозными (не превышающие 5 см). По степени роста различают диффузный и ограниченный тип опухолей.
Симптомы
Клинические признаки лимфангиомы зависят от ее объема, формы, а также локализации. Поверхностно расположенная опухоль сопровождается лишь косметическим дискомфортом. Крупные кистозные неоплазии вызывают серьезный дефект внешности.
Располагается лимфатическая мальформация в местах сосредоточения лимфоузлов. В основном это шея, область подмышек, брюшная и грудная стенка. Кавернозные лимфангиомы поражают подкожную клетчатку, глубокие слои шеи, губ, языка и щек. Значительно реже опухоли образуются в подколенной ямке, забрюшинном пространстве, области паха, средостении и корне брыжейки тонкой кишки. Крайне редко они локализуются в почках, печени и селезенке. Размеры пораженных органов многократно увеличиваются.
Изолированное поражение верхней губы отличается отсутствием четких границ и незначительной припухлостью. При ощупывании болезненные ощущения не возникают. На слизистой оболочке губы обнаруживаются множественные пузырьки, содержащие геморрагическое или прозрачное вещество. Они могут группироваться или рассеиваться по всей поверхности губ.
Сосудистые опухоли на щеках представляют собой припухлость мягкой консистенции, без четких границ. При кавернозной или кистозной форме заболевания лимфангиома выбухает в сторону или кнаружи ротовой полости. Возможно появление синюшного оттенка кожи. Слизистая щеки может покрываться пузырьками. Не исключается распространение опухолей в область носа или глаз.
Симптомы лимфангиомы шеи зависят от ее морфологической структуры. При кистозном типе образование имеет контурируемые границы. Окраска кожных покровов иногда меняется из-за просвечивания содержимого полостей. Кавернозная форма характеризуется формированием припухлости без четких границ, сглаживанием естественных складок.
Опухоль глазницы вызывает сужение глазной щели и утолщение век. На конъюнктиве появляются пузырьки, которые часто лопаются и кровоточат. Если патологический процесс прогрессирует, глазное яблоко выпячивается, зрение ухудшается. Возможна полная его потеря. Новообразование половины лица провоцирует деформацию лицевого скелета.
Иногда диагностируется диффузная или поверхностная лимфангиома языка. Диффузная форма повреждает мышечную ткань и вызывает макроглоссию — утолщение и увеличение языка. В результате он не помещается во рту, выступает вперед. Постепенно формируется патологический прикус, удлиняется передний отдел нижней челюсти, возникают расстройства речи, дыхания и жевания. При поверхностной форме на слизистой оболочке языка формируются множественные пузырьки. Они группируются или возвышаются над окружающими тканями. Лопаясь, начинают кровоточить. Затем на поверхности ранок образуется фибринозный налет.
Сосудистая опухоль головного мозга локализуется в разных отделах органа: в теменной, затылочной или лобной долях, мозжечке. Она провоцирует сдавление окружающих тканей и развитие неврологической симптоматики. Больной жалуется на головокружение и головную боль, расстройство координации и двигательной активности, эпилептические припадки, шум в голове, снижение зрения, нарушение вкуса, мышления, речи и т. п.
Особенность всех лимфангиом — высокий риск воспаления. Данное осложнение чаще всего регистрируется во время эпидемии ОРВИ, в осенне-весенний период. Оно носит рецидивирующий характер. Если воспаление длится несколько дней, общее состояние больного меняется незначительно. Продолжительные и выраженные реакции приводят к внезапному ухудшению самочувствия: появлению слабости, росту температуры тела, увеличению размеров опухоли. Воспаление глубоких лимфангиом шеи сопровождается нарушением глотания и дыхания. Местно обнаруживается болезненность, напряженность и покраснение кожи. У детей серозное воспаление не переходит в гнойное. Патологический процесс длится 2–3 недели, после чего новообразование приобретает прежний вид.
Диагностика
Диагностика лимфангиомы включает внешний осмотр пациента, сбор жалоб и анамнеза заболевания, назначение дополнительных диагностических процедур. Точная локализация опухоли определяется с помощью лимфографии. Данный метод подразумевает введение в лимфатическую систему специального контрастного раствора. В результате на рентгенограмме отражаются лимфоузлы и сосуды.
УЗИ, КТ и МРТ позволяет исключить другие болезни тканей, оценить состояние очага повреждения, а также характер и степень распространенности процесса. Общий анализ крови выявляет воспалительные изменения, характерные для «острого живота». Дифференциальную диагностику проводят с ангиомой и гемангиомой.
Лечение
Направлено лечение лимфангиомы у взрослых и детей на ее удаление, восстановление лимфооттока и утраченных функций пораженных органов. Основной метод — хирургическая экстирпация опухоли. Операция проводится только при формировании ограниченных очагов и в возрасте старше года. Внутриполостные опухоли иссекаются одномоментно. Крупные поверхностные новообразования требуют особого подхода. Воспаленные опухоли убираются спустя 3–4 недели после выздоровления больного.
Помимо оперативного вмешательства, возможно введение в пораженную зону лиофилизированного стрептококкового антигена. Данная процедура сокращает объемы лимфангиомы. Иногда это один из этапов предоперационной подготовки.
Многие специалисты проводят склерозирующее лечение, способствующее слипанию стенок лимфатических сосудов. Показанием является расположение опухоли в области лица, что позволяет избежать травматизации нервных окончаний, а также сохранить форму губ, век и носа. В качестве склерозирующего средства применяют хинин-уретан, который не вызывает болевых реакций в ответ на инъекции. Вначале лимфангиому пунктируют, а затем вводят минимальную дозировку препарата (0,3–0,5 мл). Через 5–7 дней процедуру повторяют.
Хороший эффект обеспечивает сочетание склеротерапии с хирургической манипуляцией. Склерозирующие средства вводят за несколько дней до предстоящей операции, а также во время и после нее. При развитии генерализованной формы заболевания показана химиотерапия при помощи цитостатиков. Подобные малоинвазивные методики вызывают обратное развитие очага поражения, сокращают риск послеоперационных осложнений.
Воспаление лимфангиомы устраняется консервативной терапией. Больному прописываются антибиотики и противовоспалительные средства. Для дезинтоксикации организма необходим прием антигистаминных препаратов и коррекция водно-солевого обмена. По показаниям опухоль пунктируют с целью эвакуации экссудата. Рану обрабатывают антисептическими растворами и накладывают повязки с противовоспалительными мазями. После стихания воспаления используют кератопластические медпрепараты, ускоряющие регенерацию тканей. Курс лечения лимфангиомы продолжается 7–10 дней.
Профилактика и прогнозы
Дети с доброкачественными новообразованиями подлежат диспансерному учету. После проведенной терапии рекомендованы регулярные консультации челюстно-лицевого хирурга: 1 раз в 3 месяца на протяжении первого года жизни, 2 раза в год — на втором и 1 раз в 12 месяцев начиная с трехлетнего возраста и до достижения совершеннолетия. Для исправления патологического прикуса и коррекции речи проводится лечение у стоматолога и логопеда.
При планировании беременности необходимо обследование на TORCH-инфекции, прием витаминных комплексов, отказ от вредных привычек, регулярное посещение гинеколога и наблюдение в женской консультации.
Прогноз лимфатической мальформации в большинстве случаев благоприятный. Патология не склонна к озлокачествлению. Показатель летальности достигает менее 40%. Рецидивы после удаления новообразования наблюдаются в 6,5% случаев.
Внимание!
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Записаться на прием к врачу